Tiroide, le diverse età della donna al centro della nuova campagna di sensibilizzazione
Lanciata da Fondazione Cesare Serono, prende il via ‘Tiroide, Meriti il Meglio’, per ricordare l’importanza di prendersi cura della propria tiroide. Tutto sui disturbi della tiroide nelle varie fasi della vita
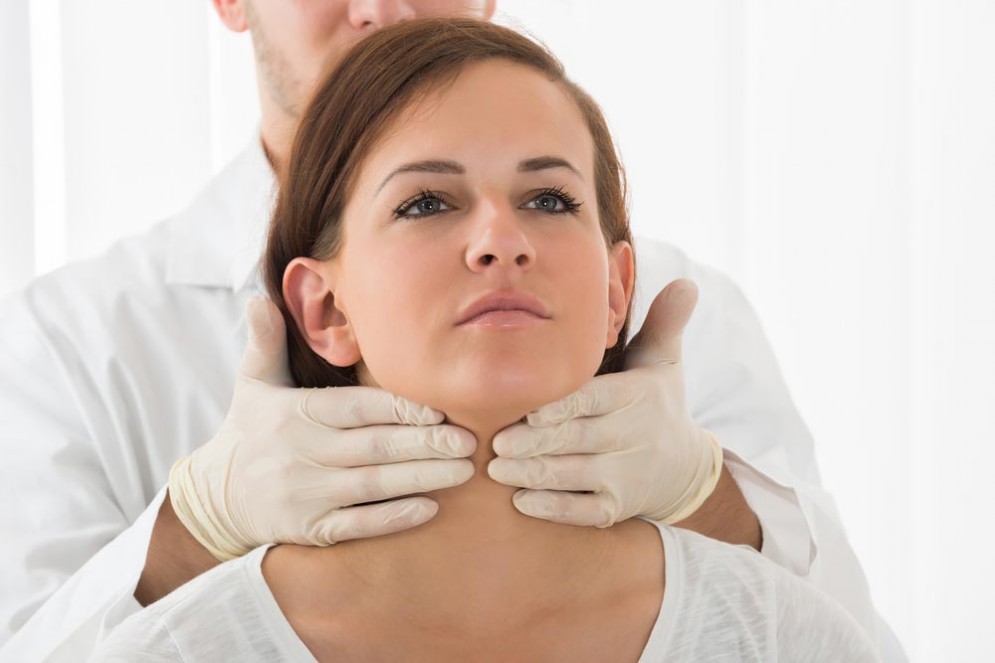
ROMA – In occasione della Giornata Mondiale della Tiroide, è importante ricordare che le disfunzioni della tiroide sono molto più frequenti nelle donne rispetto agli uomini, e per alcune di esse il rapporto può essere anche di 8 a 11. Ma ciò che è fondamentale sapere è come nella vita di una donna ci siano momenti nei quali è particolarmente importante che la tiroide funzioni al meglio. Sono fasi che possono essere definite di transizione: il passaggio dall’infanzia all’adolescenza, la gravidanza e lo sviluppo della menopausa. Per aiutare le donne a comprendere l’importanza di una tiroide sana, o ben curata, in queste fasi cruciali della loro vita, la Fondazione Cesare Serono ha deciso di dedicare a questi argomenti la campagna: ‘Tiroide, Meriti il Meglio’.
Cosa cambia durante le varie fasi della vita
Accade che in occasione dello sviluppo della pubertà, della gravidanza e della menopausa, la funzione della tiroide subisce sollecitazioni e modificazioni. Proprio durante queste fasi di passaggio, l’attività dell’organo deve essere ben coordinata con quella di altre ghiandole e tessuti, che giocano ruoli rilevanti. Basti pensare che la tiroide deve ‘lavorare per due’ nei primi 3 mesi di gravidanza perché, in quel periodo, il feto non produce ormoni tiroidei. Quindi, se la consapevolezza dell’importanza del buon funzionamento della tiroide ci deve essere sempre, a maggior ragione deve esserci in questi passaggi della vita. A ciò si aggiunge che segni e sintomi delle disfunzioni tiroidee sono spesso generici e, in particolare in queste epoche della vita, possono essere confusi con i sintomi tipici del cambiamento in atto e perciò diventano più difficili da individuare. Se poi un iper- o un ipotiroidismo sono già stati diagnosticati, anche nell’adolescenza per quanto raramente si possano presentare, è decisivo che la loro gestione sia particolarmente attenta e precisa.
L’importanza dei controlli
«Se è vero che bisogna prendersi cura della propria tiroide in tutte le età della vita – commenta Gianfranco Conti, Direttore della Fondazione Cesare Serono – con la campagna ‘Tiroide, Meriti il Meglio’ intendiamo segnalare che in alcune età è fondamentale effettuare opportuni controlli e non sottovalutare le conseguenze di un cattivo funzionamento della tiroide non adeguatamente gestito, specialmente nelle donne».
La Campagna
La quarta edizione della campagna di sensibilizzazione sulle disfunzioni della tiroide della Fondazione Cesare Serono è stata lanciata in occasione della Settimana Mondiale della Tiroide, che si celebra dal 21 al 27 maggio. Il sito della Fondazione verrà arricchito di nuovi contenuti informativi: all’indirizzo www.tiroidemeritiilmeglio.it sarà infatti possibile trovare schede di approfondimento sulle disfunzioni tiroidee in adolescenza, gravidanza e menopausa. Ci saranno video interviste agli esperti su tali argomenti e un questionario di autovalutazione, il tutto con l’obiettivo di guidare gli utenti al corretto riconoscimento dei sintomi tipici delle disfunzioni della tiroide, da segnalare al medico di riferimento o a uno specialista, favorendo una diagnosi precoce.
Sui media
Il messaggio di sensibilizzazione verrà affidato quest’anno a uno spot video che sarà diffuso sui social network dalla Fondazione Cesare Serono. Il video, attraverso le immagini che ripercorrono la vita di una donna dall’infanzia alla maturità, celebra il valore delle donne e di ogni età, per poi sottolineare l’importanza di mantenere un buono stato di salute nelle fasi di cambiamento, anche grazie a una tiroide in piena efficienza o a disfunzioni dell’organo gestite nel migliore dei modi.
La campagna ‘Tiroide, Meriti il Meglio’ è patrocinata dalle principali Società Scientifiche di riferimento (AIT - Associazione Italiana della Tiroide, AME - Associazione Medici Endocrinologi, SIE - Società Italiana di Endocrinologia, SIEDP - Società Italiana di Endocrinologia e Diabetologia Pediatrica) e dal CAPE - Comitato Associazione di Pazienti Endocrini. ‘Tiroide, Meriti il Meglio’ è realizzata dalla Fondazione Cesare Serono con il supporto incondizionato di Merck.
Bibliografia
1 ACOG Education Pamphlet AP128 - Thyroid Disease. American College of Obstetricians and Gynaecologists. Washington, DC. 2002
DISFUNZIONI DELLA TIROIDE IN GRAVIDANZA
Quanto è importante la funzione della tiroide in gravidanza?
Durante la gravidanza la tiroide è chiamata a un impegno molto gravoso, per assecondare le modificazioni e gli adattamenti che avvengono nell’organismo della madre. D’altra parte, ancor prima di cercare un concepimento, si dovrebbe verificare l’efficienza della funzione della tiroide, poiché essa può influenzare la fertilità. In seguito, una volta conseguita la gravidanza, è opportuno eseguire controlli. Nelle donne senza disfunzioni note della tiroide servono a controllare che tale problemi non compaiano. Può succedere, infatti che un caso di ipotiroidismo subclinico o latente peggiori e si manifesti con alterazioni degli esami di laboratorio e con segni e sintomi per le sollecitazioni che la gravidanza comporta per la tiroide. Nelle donne con iper- o ipotiroidismo già noti, è bene verificare che le cure in atto compensino adeguatamente la funzione dell’organo o che, l’eventuale sospensione delle terapie, non crei situazioni con potenziali ripercussioni negative sulla madre o sul nascituro. La rilevanza di tutti gli aspetti che pongono in relazione tiroide e gravidanza è tale che l’Associazione Americana della Tiroide (in inglese American Thyroid Association: ATA) pubblica periodicamente delle Linee Guida per la gestione delle malattie della tiroide durante la gravidanza e il puerperio. Per una selezione degli argomenti trattati nell’edizione 2017 di queste Linee Guida si rimanda alla sezione del sito ad esse, di seguito si riportano alcune raccomandazioni contenute nel documento.
PRIMA DEL CONCEPIMENTO
Un’alterazione della funzione della tiroide confermata da un punto di vista clinico è associata con l’infertilità nelle donne?
In tutte le donne che richiedono cure per l’infertilità, le Linee Guida dell’ATA raccomandano di valutare la concentrazione nel sangue del TSH. Inoltre, lo stesso documento raccomanda l’utilizzo di levotiroxina nelle donne infertili, con ipotiroidismo confermato, che desiderino un concepimento.
Nelle donne, l’ipotiroidismo subclinico è associato all’infertilità?
I dati disponibili non sono sufficienti a stabilire se la somministrazione di levotiroxina migliori la fertilità nelle donne con ipotiroidismo subclinico, e senza positività degli autoanticorpi antitiroide, che cercano di ottenere un concepimento naturale. Comunque, la somministrazione di levotiroxina può essere presa in considerazione in queste situazioni per prevenire un’evoluzione verso un ipotiroidismo più grave, una volta conseguita la gravidanza. Inoltre, specificano le Linee Guida, basse dosi di levotiroxina (25-50 mcg al giorno) comportano un rischio minimo di comparsa di effetti indesiderati.
VALUTAZIONE DELLA FUNZIONE DELLA TIROIDE IN GRAVIDANZA
Come si modificano gli esami di laboratorio che valutano la funzione della tiroide durante la gravidanza?
Una gravidanza normale comporta un aumento dell’eliminazione di iodio con le urine, un aumento della concentrazione nel sangue delle proteine a cui si lega la tiroxina, un aumento della secrezione di ormoni della tiroide e un effetto di stimolazione dell’ormone hCG sulla tiroide. Il risultato di tutti questi cambiamenti si riflette sui valori degli esami di laboratorio che valutano la funzione della tiroide, che quindi sono diversi da quelli di una donna sana non gravida. Per questi motivi, le Linee Guida dell’ATA consigliano ai medici di fare riferimento a valori normali del TSH specifici per ciascun trimestre e, possibilmente, definiti con studi eseguiti su popolazioni assimilabili a quelle dell’area nella quale operano. Le ricerche che generano gli intervalli di normalità dovrebbero includere solo donne gravide, senza malattie o alterazioni della funzione della tiroide, con un introito di iodio ottimale e che non abbiano anticorpi anti-tiroide. Questa indicazione sottolinea, ancora una volta, l’importanza e la «delicatezza» degli esami di laboratorio relativi alla funzione della tiroide. Si tratta di un aspetto cruciale per tutta questa area clinica che assume ancora più importanza nella gestione delle donne gravide.
CARENZA DI IODIO IN GRAVIDANZA E SUO TRATTAMENTO
Qual è l’impatto di una grave carenza di iodio su madre, feto e neonato?
Un’inadeguata produzione di ormoni della tiroide, da parte dell’organismo della madre e di quello del feto, è il risultato di una carenza di apporto di iodio per la madre. Basse concentrazioni nel sangue di ormoni tiroidei provocano un’aumentata produzione di TSH e questo può indurre la comparsa di gozzo. Fino al 30% delle donne gravide residenti in aree a rischio di carenza di iodio presenta noduli della tiroide. Per quanto riguarda la gravidanza, lo stato di carenza aumenta la frequenza di aborti e di decessi dei feti o dei neonati. Altre possibili conseguenze possono essere problemi neurologici nei bambini come: alterazioni delle funzioni cognitive, riduzione dello sviluppo mentale e problemi di movimento. Per prevenire queste situazioni, le Linee Guida raccomandano l’assunzione di sale arricchito di iodio.
Qual è il livello di iodio nelle donne gravide e in quelle che allattano, negli Stati Uniti e nei Paesi Europei?
Secondo un’indagine eseguita negli Stati Uniti fra il 2005 e il 2010, le concentrazioni di iodio nelle urine delle donne gravide erano indicative, in media, di una lieve carenza. Meno significativi i dati sulle donne che allattano. Per quanto riguarda i Paesi Europei, in molti di essi, compresi Spagna e Francia che per certi versi possono essere considerati simili all’Italia, si sono osservate carenze significative di iodio nelle donne gravide.
L’integrazione dell’apporto di iodio, con appositi supplementi nutrizionali, in gravidanza e allattamento contrasta gli effetti della carenza di iodio?
In aree con carenza di iodio, l’integrazione dell’apporto di questo elemento con la dieta ha migliorato l’efficienza delle funzioni cognitive e ha ridotto la comparsa di altre patologie provocate dalla carenza, oltre a diminuire il rischio di aborto. Un recente studio clinico ha dimostrato che la somministrazione di una dose di 400 mg di olio arricchito di iodio nella madre, dopo il parto, permette un apporto adeguato di questo elemento per il neonato, con il latte materno.
Qual è la dose giornaliera di iodio raccomandata per le donne che desiderano un concepimento, in quelle che sono gravide e in quelle che allattano?
A questo proposito, le Linee Guida fanno riferimento ai fabbisogni degli Stati Uniti, secondo i quali la donna che cerca il concepimento deve assumere 150 microgrammi di iodio al giorno, quella gravida 220 microgrammi e quella che allatta 290 microgrammi. A integrazione di quanto riportato nelle Linee Guida dell’Associazione Americana della Tiroide, si segnala che in diverse comunicazioni dell’Istituto Superiore di Sanità e del Ministero della Salute Italiani si cita, come ideale, un apporto giornaliero di 250 microgrammi di iodio, sia per la gravidanza che per l’allattamento.
TIROIDITI E GRAVIDANZA
Le donne con normale funzione della tiroide e positività degli auto-anticorpi anti-tiroide, come devono essere seguite durante la gravidanza?
La misurazione degli auto-anticorpi anti-perossidasi e anti-tireoglobulina e del TSH andrebbe eseguita dopo la conferma del concepimento e ogni 4 settimane intorno al 4°-5° mese di gravidanza.
Alle donne eutiroidee con infiammazioni autoimmunitarie della tiroide, deve essere somministrato il selenio?
Considerando la mancanza di evidenze certe, le Linee Guida non raccomandano la somministrazione di selenio, durante la gravidanza, nelle donne con auto-anticorpi anti-perossidasi.
IPOTIROIDISMO
Come si formula la diagnosi di ipotiroidismo durante la gravidanza?
Secondo le Linee Guida, un ipotiroidismo materno in gravidanza si conferma in presenza di una concentrazione di TSH nel sangue superiore al valore massimo dell’intervallo di normalità specificatamente previsto per la gravidanza. Ciò vuol dire che si dovrebbe disporre un valore massimo e uno minimo specifici per la gravidanza, o meglio ancora per il trimestre nel quale viene eseguito l’esame, e che il dato ottenuto deve rientrare nell’intervallo fra tali valori. Le Linee Guida aggiungono dettagli su come definire un intervallo di normalità di TSH per donne gravide e aggiungono che, se non si dispone di valori normali specifici, si può confermare l’ipotiroidismo se il TSH è superiore a 4.0 mU/L.
Quali effetti negativi può determinare un ipotiroidismo clinicamente evidente in gravidanza?
Questa condizione può aumentare il rischio di nascita prematura, basso peso alla nascita, aborto e basso livello di intelligenza della prole.
Quali effetti negativi si possono associare a un ipotiroidismo subclinico in gravidanza?
Le ricerche hanno fornito, in merito, risultati contrastanti. In alcune, all’ipotiroidismo subclinico, si è correlato un maggiore rischio di complicazioni durante la gravidanza e in altre no. La giustificazione di queste contraddizioni dipende, tra l’altro, dai diversi valori ai quali si è fatto riferimento per definire l’aumento del TSH.
Le donne con ipotiroidismo clinicamente evidente durante la gravidanza devono essere trattate?
Numerosi studi di vario tipo hanno confermato gli effetti negativi dell’ipotiroidismo clinicamente evidente sulla gravidanza e sulla salute del feto. I dati disponibili confermano i benefici del trattamento di questa condizione durante la gravidanza.
Le donne con ipotiroidismo subclinico durante la gravidanza devono essere trattate?
Numerose ricerche di vario tipo hanno evidenziato il rischio di complicanze della gravidanza nelle donne con ipotiroidismo subclinico. D’altra parte, pochi studi hanno valutato l’efficacia della levotiroxina in questi casi. Le Linee Guida consigliano, in presenza di valori di TSH superiori a 2.5 mU/L, di valutare gli autoanticorpi anti-perossidasi. La somministrazione di levotiroxina dipenderà dalla combinazione delle alterazioni dei valori di autoanticorpi anti-perossidasi e TSH.
Qual è l’approccio ottimale per curare l’ipotiroidismo nelle donne gravide?
La terapia dell’ipotiroidismo materno raccomandata dalle Linee Guida consiste nella somministrazione di levotiroxina per bocca. Altri prodotti, come quelli a base di T3 o di tiroide secca, non dovrebbero essere usati in gravidanza.
Qual è l’obiettivo, in termini di esami di laboratorio, della cura dell’ipotiroidismo nelle donne in gravidanza?
Coerentemente con quello che si fa nella popolazione generale, un obiettivo ragionevole è quello di ottenere una concentrazione di TSH nel sangue vicina ai valori normali più bassi previsti per il trimestre di gravidanza considerato. Se non si dispone di intervalli di normalità specifici si può mirare a ottenere livelli di TSH inferiori a 2.5 mU/L.
Quale percentuale di donne in cura con levotiroxina prima della gravidanza necessita di una modificazione della dose dopo il concepimento?
La percentuale varia dal 50 all’85% e la necessità di aumento della dose dipende dalla causa dell’ipotiroidismo. Fra una donna nella quale c’è stata un’asportazione della tiroide e una con tiroidite di Hashimoto è più verosimile che nella prima ci sia necessità di aggiustamento della dose e che l’entità dell’aumento della stessa sia maggiore. Anche i livelli di TSH precedenti al concepimento possono far prevedere necessità e ampiezza del cambio di dose. Per quanto riguarda i tempi, l’adattamento della dose va fatto il più presto possibile, dopo il concepimento, e l’obiettivo da porsi consiste nel mantenimento di una concentrazione normale di TSH nel sangue. Circa le modalità di incremento della dose, le Linee Guida forniscono ulteriori dettagli dei quali dovranno tenere conto i medici per individuare l’approccio migliore.
Come va adattata la dose di levotiroxina dopo il parto?
La necessità di aumenti di dosaggio di levotiroxina che possono essere richiesti durante la gravidanza viene meno con il termine della gravidanza stessa. Per questo motivo, dopo il parto la dose del farmaco dovrebbe essere ridotta fino a tornare ai livelli precedenti al concepimento. Secondo le Linee Guida, Il tutto dovrebbe comportare anche una verifica dei livelli di TSH nel sangue dopo sei settimane dal parto. D’altra parte, nel documento, si segnala che uno studio ha indicato che, in più del 50% delle donne con tiroidite di Hashimoto, dopo il parto si rende necessaria una dose superiore a quella assunta prima della gravidanza. La spiegazione di questo aumento del fabbisogno sarebbe una recidiva dell’infiammazione autoimmune della tiroide, caratteristica di quella malattia, ma che si ritrova anche in altre patologie sostenute da meccanismi di autoimmunità. In conclusione, le Linee Guida formulano la seguente raccomandazione: dopo il parto la dose di levotiroxina va riportata ai valori precedenti al concepimento e una verifica della funzione della tiroide, con opportuni esami di laboratorio, va fatta dopo sei settimane.
IPERTIROIDISMO
Quali consigli possono essere dati alle donne con Malattia di Graves che desiderano conseguire una gravidanza?
La pianificazione della cura di un ipertiroidismo o di una tireotossicosi in relazione a un’eventuale futura gravidanza, dovrebbe essere discussa preventivamente. In generale la gravidanza dovrebbe essere rinviata fino a quando non si è raggiunto uno stato stabile di eutiroidismo. In una persona con ipertiroidismo sottoposta a opportune cure, tale condizione può essere confermata, secondo le Linee Guida, se forniscono risultati normali due serie di esami di laboratorio, che valutino la funzione tiroidea eseguiti a un mese di distanza l’una dall’altra, senza che, nel frattempo, sia cambiata la cura. Secondo lo stesso documento, fino a quando non si verifica tale situazione è fortemente raccomandato l’uso di contraccettivi. A una donna con ipertiroidismo che desideri una gravidanza si dovrebbe proporre un trattamento con farmaci o con radioiodio o con intervento chirurgico. Ciascuna soluzione ha vantaggi e svantaggi, che il medico dovrebbe discutere con la propria assistita per condividere la decisione finale.
Come si gestisce la Malattia di Graves durante la gravidanza?
Molti studi hanno dimostrato che l’ipertiroidismo della madre può influenzare negativamente la gravidanza e può creare problemi al feto e alla madre stessa. Un inadeguato controllo della tireotossicosi può comportare esiti negativi della gravidanza, ipertensione gravidica, nascita prematura, basso peso alla nascita, limitazioni della crescita in utero e insufficienza cardiaca nella madre. Inoltre, alcune ricerche suggeriscono che l’esposizione del feto a livelli elevati di ormoni della tiroide, per inadeguato o mancato trattamento, aumenta il rischio di sviluppo, nei figli, di convulsioni e alterazioni del comportamento. Farmaci che appartengono alla classe delle tionamidi sono la soluzione di riferimento per la cura dell’ipertiroidismo in gravidanza. Essi devono essere gestiti con la massima attenzione e un Comitato di Esperti ha raccomandato di limitare l’uso di uno di questi prodotti al primo trimestre di gravidanza. D’altra parte, a questi farmaci sono attribuiti anche effetti negativi sul feto e, anche per questo, il loro utilizzo durante la gravidanza richiede la massima cautela.
La somministrazione di farmaci per l’ipertiroidismo va modificata o sospesa nella prima fase della gravidanza?
Quando è confermata la gravidanza in una donna in cura con farmaci per la cura dell’ipertiroidismo, una soluzione è quella di sospendere i farmaci per l’ipertiroidismo se, da un punto di vista degli esami di laboratorio, il problema appare sotto controllo. Vanno quindi eseguiti frequenti controlli delle stesse variabili di laboratorio per tutto il primo trimestre della gravidanza. Se è necessario proseguire comunque l’assunzione di tali prodotti nel primo trimestre, va scelto il farmaco con il minor livello di rischio di effetti indesiderati e si deve cercare di interrompere la sua somministrazione prima del periodo che va dalla sesta alla decima settimana di gravidanza perché, da quel momento in poi, si rischiano i danni più gravi a carico del feto. La probabilità che alla sospensione della cura ci sia una recidiva dell’ipertiroidismo varia in base a diversi fattori, che il medico curante ha modo di quantificare. Per tutti questi motivi deve essere un professionista esperto a gestire la cura dell’ipertiroidismo durante la gravidanza.
Quali sono le indicazioni e la tempistica per la tiroidectomia nell’ambito della gestione della Malattia di Graves in gravidanza?
La tiroidectomia dovrebbe esser presa in considerazione in casi di allergia o controindicazioni ai farmaci per l’ipertiroidismo somministrabili in gravidanza, in donne che non assumono correttamente la cura e in quelle nelle quali non è possibile ottenere un controllo dell’ipertiroidismo anche a dosi molto elevate. Si tratta comunque di un approccio riservato a situazioni estreme e il momento ideale per la tiroidectomia è il secondo trimestre di gravidanza.
Bibliografia
EK Alexander e coll. 2017 Guidelines of the American Thyroid Association for the Diagnosis and Management of Thyroid Disease during Pregnancy and the Postpartum. Thyroid, in stampa. (doi: 10.1089/thy.2016.0457)
DISFUNZIONI DELLA TIROIDE NELLA MENOPAUSA
Gli studi sulla relazione fra la menopausa e la funzione della tiroide sono pochi e non forniscono informazioni conclusive circa il fatto che la menopausa influenzi la tiroide al di là delle modificazioni, a carico di questo organo, dovute all’invecchiamento e che si verificano in ambedue i sessi. Queste ultime consistono in una riduzione della captazione dello iodio da parte dell’organo e in una diminuzione della sintesi di FT4 ed FT3 e dell’eliminazione dell’FT4. A fronte di questi cambiamenti, le concentrazioni nel sangue del TSH rimangono normali, pur tendendo ad avvicinarsi al valore massimo della norma. Alcune ricerche epidemiologiche hanno raccolto dati circa la diffusione delle disfunzioni della tiroide nella menopausa. In uno studio eseguito in Colorado si è rilevata una tendenza all’aumento della concentrazione media nel sangue del TSH, in rapporto all’età, fino al 20%. Tale tendenza si manifesta in maniera più marcata nelle femmine. In una casistica di donne in menopausa, si è registrata una frequenza di malattie della tiroide evidenti da un punto di vista clinico del 2%, mentre quella delle forme subcliniche era del 23%. L’ipotiroidismo costituiva il 74% di queste ultime forme e l’ipertiroidismo il 26%. Se la prevalenza generale dell'ipotiroidismo, a prescindere dall’età, varia dal 4 al 10%, in età avanzata l’intervallo di frequenza diventa del 7-26%.
Da quanto sopra riportato si può concludere che, se non ci sono prove che la menopausa favorisca lo sviluppo di malattie della tiroide, resta il fatto che nelle donne in menopausa esse sono frequenti. A ciò si aggiunge che la menopausa può modificare l’andamento di alcune malattie della tiroide, soprattutto delle tiroiditi autoimmuni, e che i danni alle arterie coronarie e l’osteoporosi, indotti dalla menopausa, possono peggiorare in presenza di ipertiroidismo o di ipotiroidismo. Infine, la somministrazione di estrogeni può richiedere un adeguamento delle dosi di levotiroxina nelle donne in menopausa.
Ipotiroidismo in menopausa
Atrofia della pelle, stipsi, assottigliamento dei capelli, edema nell’area delle orbite, astenia e aumenti di peso sono sintomi dell’ipotiroidismo, ma anche della menopausa e questo richiede alle donne e ai medici una particolare attenzione, per individuare esattamente l’origine di tali disturbi. D’altra parte, un’accurata raccolta della storia del soggetto e l’esecuzione di pochi esami di laboratorio possono aiutare ad orientare la diagnosi. Va considerato anche che la frequenza dell’ipotiroidismo tende ad aumentare con l’età, in particolare nelle donne e lo stesso vale per la sua forma subclinica perché, come scritto in precedenza, la menopausa non sembra avere effetti diretti sulla funzione della tiroide, ma nella stessa fase della vita nella quale si sviluppa questa condizione, aumenta la probabilità che si presenti un ipotiroidismo. Una considerazione simile può essere fatta riguardo alla cura dell’ipotiroidismo nelle donne in menopausa: non è la presenza di quest’ultima a richiedere un adattamento della dose di levotiroxina, ma piuttosto l’età. Particolare attenzione richiedono le donne in cura per ipotiroidismo nelle quali si rende necessaria la somministrazione di estrogeni e altri ormoni per controllare segni e sintomi della menopausa. Nel caso in cui tali prodotti siano assunti per bocca, è opportuna una verifica frequente, possibilmente ogni sei settimane, di TSH e FT4. In base alle variazioni delle concentrazioni nel sangue di questi ormoni, si adatterà la dose di levotiroxina. Uno studio ha rilevato che un aumento della dose può essere necessario nel 40% dei casi. La somministrazione degli stessi ormoni mediante cerotti non sembra richiedere adattamenti della levotiroxina. Negli anni nei quali si sviluppa la menopausa, o successivamente, si può rendere necessaria una cura con il farmaco tamoxifene o con molecole simili. Tali prodotti si legano al recettore degli estrogeni e servono a prevenire o trattare il cancro del seno. Il tamoxifene è stato associato a lievi riduzioni delle concentrazioni nel sangue di FT3 ed FT4 e con aumenti del TSH, che non superano il livello massimo della norma. Per il raloxifene, molecola simile al tamoxifene ma più recente, è stata segnalata una riduzione dell’assorbimento della levotiroxina.
Ipertiroidismo in menopausa
Vampate di calore, intolleranza al caldo, aumento della sudorazione, palpitazioni, irritabilità, insonnia e sbalzi di umore sono sintomi della menopausa, ma anche dell’ipertiroidismo. Se essi compaiono in una donna vicina all’età della menopausa, o che ha già sviluppato tale condizione, nella quale non sia nota la presenza di una disfunzione della tiroide, sarebbe sempre opportuno prendere in esame ambedue queste causa potenziali e procedere ad approfondimenti specifici. Cosa succede se menopausa e ipertiroidismo coesistono? Ci può essere una sovrapposizione degli effetti delle due condizioni su vari organi e tessuti. Ad esempio, l’ipertiroidismo, e in particolare le tireotossicosi, possono alterare il metabolismo dell’osso peggiorando l’osteoporosi, che è già una delle complicanze della menopausa. Alcuni studi hanno riportato un aumento del rischio di fratture in donne con aumentate concentrazioni nel sangue di FT4 ed FT3. Nei casi in cui si renda necessaria la cura dell’ipertiroidismo in una donna in menopausa, non è la presenza di questa condizione a orientare la scelta, ma l’età e altri fattori. Ad esempio, nei soggetti di sesso femminile in età avanzata, la scelta potrebbe cadere sul radioiodio perché è in grado di curare l’ipertiroidismo nel 90% dei casi, evitando la somministrazione di farmaci non privi di effetti collaterali. Un’altra soluzione può essere l’intervento chirurgico.
Tiroiditi autoimmuni in menopausa
Le tiroiditi autoimmuni sono più frequenti nel sesso femminile, verosimilmente per un’influenza di estrogeni e androgeni sul sistema immunitario. Gli autoanticorpi caratteristici delle tiroiditi autoimmuni si rilevano nel 25% delle donne di età superiore a 60 anni e un ipotiroidismo da autoimmunità ha una frequenza da 8 a 9 volte maggiore, nelle donne rispetto agli uomini con tendenza all’aumento con il passare degli anni.
Bibliografia
S del Ghianda e coll. Thyroid and menopause. Climacteric 2014; 17: 225–234
AE Schindler. Thyroid function and menopause. Gymecol Endocrinol 2003; 17: 79-85.
DISFUNZIONI DELLA TIROIDE NEGLI ADOLESCENTI
Quanto è importante la funzione della tiroide nell’adolescente?
Nell’organismo di un adolescente la tiroide svolge lo stesso ruolo cruciale che ricopre in tutte le altre età della vita o, se possibile, ancora più importante. Infatti nell’adolescenza, rispetto all’età adulta, il buon funzionamento della tiroide contribuisce a completare il regolare accrescimento fisico e il corretto sviluppo mentale, che nell’adulto si sono già realizzati. D’altra parte, forme congenite di disfunzione della tiroide possono provocare danni molto gravi, se non riconosciute e trattate tempestivamente, perché nei neonati e nei bambini piccoli gli ormoni secreti dalla tiroide sono determinanti per le prime fasi dello sviluppo. Non meno rilevanti sono negli anni successivi e in fasi, come quella dello sviluppo puberale, nella quale si integrano nei complessi e profondi cambiamenti che investono la secrezione di molti altri ormoni e modificazioni di vari organi e tessuti. Un ulteriore esempio dei danni provocati da una carente funzione della tiroide nelle prime fasi della vita è quello dei bambini e ragazzi che vivono in aree a rischio di grave carenza di iodio e non ricevono un’adeguata integrazione con specifici supplementi. Questa situazione, che in Italia è sempre più rara, in altre aree del mondo continua a creare gravi problemi e se in passato si rilevavano effetti come il cretinismo, ancora oggi si osservano livelli di quoziente intellettivo molto più basso nei soggetti pediatrici e negli adolescenti con carente assunzione di iodio non trattata. Oltre alla carenza di iodio, di recente si è rilevato che anche la carenza di selenio può limitare l’efficienza della funzione tiroidea.
IPOTIROIDISMO
L’ipotiroidismo si può presentare nell’adolescente?
L’ipotiroidismo nell’adolescenza ha una frequenza molto più bassa che nell’età adulta, ma più elevata rispetto all’infanzia. Inoltre, le adolescenti di sesso femminile hanno una probabilità fino a 5 volte superiore, rispetto ai maschi, di essere affette da questa disfunzione. Le forme congenite di ipotiroidismo abitualmente si manifestano, e sono individuate, ben prima dell’adolescenza e, quindi, in questa fase della vita dovrebbero essere oggetto di cure adeguate che evitino gli effetti negativi di una carenza di tiroxina e triiodotironina sull’organismo. L’unico problema, per le ragazze e i ragazzi con questa patologia, può essere quello di una mancata aderenza al trattamento. Infatti, il cambio di abitudini e la tendenza generale ad avere una maggiore indipendenza nelle scelte e nei comportamenti, caratteristici dell’adolescenza, possono ripercuotersi anche sull’assunzione di farmaci che, fino a qualche anno prima, venivano presi, senza problemi, sotto il controllo dei genitori. La gestione di questo genere di difficoltà merita la massima attenzione sia da parte dei medici, che da parte dei genitori e delle altre persone che si prendono cura dell’adolescente, per evitare che la cura dell’ipotiroidismo sia abbandonata o assunta in maniera inadeguata.
Quali sono le cause dell’ipotiroidismo nell’adolescente?
Negli adolescenti, come negli adulti, la causa più frequente di ipotiroidismo acquisito è costituita dalle tiroiditi autoimmuni. Un’altra causa potenziale di ridotta funzione della tiroide è la carenza di iodio, che si può manifestare in adolescenti che vivono in aree a rischio. D’altra parte, in termini assoluti, le tiroiditi autoimmuni si rilevano meno spesso negli adolescenti, che negli adulti. E’ opportuno comunque ipotizzare la loro presenza in soggetti che presentino i sintomi caratteristici dell’ipotiroidismo, specie se hanno anche altre malattie come la Sindrome di Down, la Sindrome di Klinefelter o sono affetti da altre patologie autoimmuni come il diabete di tipo 1 o la malattia celiaca. Infine, fra le possibili cause di ipotiroidismo negli adolescenti vanno segnalate alcune cure con farmaci come tioamidi, litio e amiodarone.
Come si manifesta l’ipotiroidismo nell’adolescente e come si formula la diagnosi?
Nell’adolescenza è difficile individuare un ipotiroidismo, per lo stesso motivo per il quale lo è in altre età della vita: i sintomi sono spesso poco evidenti e per nulla specifici. Per questo si rischia di sottovalutarli o di attribuirli a cause diverse dall’ipotiroidismo. Di seguito si riportano alcuni segni e sintomi frequenti dell’ipotiroidismo, segnalando le altre cause alle quali possono essere attribuiti, in particolare nell’adolescenza.
- Aumento di peso: un adolescente può attraversare fasi in cui fa meno attività fisica o cambia il modo di mangiare e, quindi, un aumento di peso può essere più frequentemente attribuito ai comportamenti, piuttosto che a una ridotta produzione di ormoni della tiroide.
- Stipsi: anche questo sintomo, piuttosto frequente soprattutto nelle adolescenti, può essere dovuto a modificazioni delle abitudini e dell’alimentazione e probabilmente si pensa più facilmente a cause di questo tipo, rispetto all’ipotiroidismo.
- Pelle secca, unghie fragili e capelli sottili: la grande attenzione che la maggior parte delle adolescenti dedica al proprio aspetto fisico difficilmente fa sfuggire loro questi segni. D’altra parte, prima di pensare a consultare un medico che prenda in esame una disfunzione della tiroide come possibile causa, si cercherà la soluzione in cosmetici e prodotti simili, ritardando un’eventuale diagnosi di ipotiroidismo.
- Bradicardia: quanto spesso si controlla la frequenza cardiaca di un adolescente? Raramente, a meno che non abbia problemi di salute noti che richiedano questa verifica o ci siano altri motivi specifici, come ad esempio una regolare attività fisica, per controllare la funzione del cuore. Tutto questo fa sì che un segno caratteristico dell’ipotiroidismo, in un adolescente possa sfuggire.
- Ridotta velocità di accrescimento: rispetto all’infanzia, nell’adolescenza si osserva un fisiologico rallentamento dell’accrescimento. Infatti, dopo la pubertà, tale velocità diminuisce di 1 cm all’anno, fino ai 18 anni. Perciò, individuare un rallentamento ulteriore dell’accrescimento dovuto all’ipotiroidismo, in un adolescente, è meno facile che coglierlo in un bambino o in un soggetto che si trovi nella fase dello sviluppo puberale.
- Gozzo: è un segno di allarme che in un adolescente può risultare più evidente che in un adulto, ma tende a comparire quando l’ipotiroidismo è in fase più avanzata o in forma più grave.
- Mixedema: in proporzione si presenta meno spesso come segno di ipotiroidismo negli adolescenti, rispetto agli adulti.
Per la diagnosi di ipotiroidismo nell’adolescente, una volta che uno o più dei sintomi sopra riportati abbiano fatto sospettare la sua presenza, si fa riferimento agli stessi esami di laboratorio e strumentali impiegati nei soggetti adulti. Fra le evidenze più caratteristiche di questa disfunzione, c’è la riduzione della concentrazione di TSH nel sangue. Per la valutazione di questa variabile, oltre che dei livelli di FT4 e FT3, si dovrebbe fare riferimento a valori normali specifici per l’età.
L’ipotiroidismo subclinico si può verificare nell’adolescente?
Negli adolescenti si può rilevare anche l’ipotiroidismo subclinico. La frequenza con cui tale condizione si presenta in questa fascia di età è difficile da definire, in quanto mancano studi epidemiologici adeguati. Complessa è anche la valutazione dell’evoluzione nel tempo dell’ipotiroidismo subclinico degli adolescenti. In alcuni casi esso si risolve spontaneamente, in altri diventa un ipotiroidismo vero e proprio con segni, sintomi e alterazioni degli esami di laboratorio, caratteristici di questa disfunzione. In base ai dati disponibili, tale evoluzione si presenterebbe con una frequenza compresa fra lo 0 e il 29%. Una variabilità così ampia suggerisce che gli studi eseguiti sull’argomento hanno fatto riferimento a criteri diversi nel definire l’evoluzione o a casistiche disomogenee. Correlati ai dubbi sull’evoluzione dell’ipotiroidismo subclinico, ci sono quelli sull’opportunità di curare tale condizione. Alcune ricerche indicherebbero che esso non altera sviluppo e funzioni di organi e tessuti influenzati dagli ormoni della tiroide e, quindi, non giustificano la somministrazione di levotiroxina. Altri studi suggeriscono che tale cura può essere opportuna nelle persone che hanno fattori di rischio, come la presenza concomitante di malattia celiaca o mostrano un progressivo aumento di concentrazione nel sangue di anticorpi antiperossidasi. In conclusione è bene sapere che l’ipotiroidismo subclinico si può rilevare negli adolescenti e che esso va ricercato in presenza di fattori che ne aumentano la frequenza.
Come si cura l’ipotiroidismo nell’adolescente?
A parte le forme di ipotiroidismo conseguenti all’assunzione di farmaci, che possono essere risolte sospendendo gli stessi, la cura dell’ipotiroidismo, consiste nella somministrazione di levotiroxina con una particolare attenzione alla definizione della dose e al suo adeguamento nel tempo
IPERTIROIDISMO
L’ipertiroidismo si può presentare nell’adolescente?
L’ipertiroidismo nei bambini e negli adolescenti è molto meno frequente che negli adulti, ma durante l’adolescenza può presentarsi più spesso che nell’infanzia. Nelle femmine è da 6 a 8 volte più frequente che nei maschi.
Quali sono le cause dell’ipertiroidismo nell’adolescente?
Nella grande maggioranza dei casi, più del 95%, esso è dovuto alla Malattia di Graves, una patologia autoimmune che tende a presentarsi in soggetti con una specifica predisposizione genetica. La Malattia di Graves si può associare ad altre malattie autoimmuni come il diabete di tipo 1, la malattia di Addison, l’artrite reumatoide e altre ancora. Anche nei bambini e negli adolescenti con Sindrome di Down si può associare la Malattia di Graves. Fra le cause più rare di ipertiroidismo ci sono: la carenza di secrezione di TSH dovuta a tumori dell’ipofisi e alcune forme di tiroidite. La letteratura scientifica suggerisce che negli adolescenti si possono osservare quadri che simulano un ipertiroidismo, ma hanno un’altra origine. Uno è dovuto all’assunzione di ormone tiroideo, in assenza di una carente funzione dell’organo. Questo quadro, definito tireotossicosi factitia, può conseguire all’assunzione di prodotti a base di levotiroxina o similari, ai quali si ricorre, contravvenendo alle indicazioni dei medici, per ottenere un dimagrimento. Ovviamente l’assunzione di sostituti farmacologici degli ormoni tiroidei, che si vanno a sommare a una normale produzione degli stessi, crea un ipertiroidismo «artificiale», che va corretto al più presto. Una situazione simile si può creare per l’assunzione di prodotti a base di alghe che abbiano un elevato contenuto di iodio. Anche questi preparati vengono assunti per a riduzione del peso. Infine una condizione che simula un ipertiroidismo è la gravidanza. Infatti, nell’adolescente, alla gravidanza si può associare un aumento della concentrazione della tiroxina nel sangue, con una concentrazione di TSH normale o ridotta.
Come si manifesta l’ipertiroidismo nell’adolescente?
Nell’adolescente l’ipertiroidismo si può presentare con segni e sintomi che fanno pensare a un’origine diversa, rispetto all’aumentata funzione della tiroide, e fanno sospettare, piuttosto, problemi di tipo psichiatrico. Se è rilevabile un gozzo, sia di tipo diffuso che nodulare, è più facile indirizzare la diagnosi verso l’ipertiroidismo, ma non sempre tale segno è presente e anche le alterazioni degli occhi, caratteristiche di questa condizione nell’adulto, negli adolescenti e nei bambini sono molto più rare. Di seguito si riportano alcuni segni e sintomi frequenti dell’ipertiroidismo, segnalando le altre cause alle quali possono essere attribuiti, in particolare nell’adolescenza.
- Tremore, nervosismo, agitazione, difficoltà a mantenere l’attenzione e problemi ad addormentarsi: sono sintomi di un’aumentata funzione della tiroide e di problemi psicologici e psichiatrici.
- Perdita di peso in presenza di un appetito aumentato: in un adolescente che sta completando l’accrescimento, e che eventualmente svolga un’attività fisica intensa, la riduzione del peso può essere sottovalutata come segno di malattia e comunque difficilmente si sospetta che sia dovuta a un ipertiroidismo.
- Accelerazione dell’accrescimento e della maturazione delle ossa: il primo di questi segni può essere facilmente sottovalutato o, piuttosto, essere considerato come fenomeno caratteristico dell’età. Quanto alla maturazione delle ossa, essa può essere individuata solo se la si ricerca con esami specifici.
- Ritardo dello sviluppo della pubertà o amenorrea (nelle ragazze che hanno già avuto lo sviluppo puberale): ambedue queste alterazioni possono essere attribuite a problemi endocrinologici, ma non necessariamente all’ipertiroidismo. Inoltre, l’amenorrea è una conseguenza abituale anche di disturbi del comportamento alimentare, come l’anoressia, che sono di riscontro relativamente frequente nelle adolescenti.
La diagnosi di ipertiroidismo, oltre che sulla corretta interpretazione dei segni e dei sintomi sopra riportati, che possono farne sospettare la presenza, si basa sulla valutazione della concentrazione nel sangue degli ormoni della tiroide e del TSH. In generale, un aumento della FT4 e della T3 e la riduzione del TSH confermano la diagnosi di ipertiroidismo. Combinazioni diverse di alterazioni degli esami di laboratorio andranno interpretate di volta in volta.
Come si cura l’ipertiroidismo nell’adolescente?
Gli approcci disponibili negli adolescenti per trattare l’ipertiroidismo sono gli stessi utilizzati negli adulti: farmaci, radioiodio e intervento chirurgico. Ciascuna soluzione ha benefici e rischi, da valutare attentamente. Inoltre, i livelli di efficacia possono differire in base alla forma di ipertiroidismo e avere diverse controindicazioni e complicazioni. Ne consegue che le caratteristiche di ciascun caso vadano accuratamente definite dal medico e che effetti e limiti dei possibili approcci dovrebbero essere condivisi, da parte del medico, con il malato e i suoi genitori. Spesso la cura di prima scelta è costituita dal farmaco metimazolo, ma la somministrazione di radioiodio viene presa in considerazione sempre più spesso, in particolare nei casi di adolescenti che non garantiscano una completa adesione alla cura prescritta. Spesso, infatti, il trattamento va gestito in una fase di vita nella quale ci possono essere cambiamenti e l’adolescente è più indipendente e meno controllato dai genitori. Per gli stessi motivi potrebbe essere preso in esame l’intervento chirurgico, ma solo se si ha la certezza che venga eseguito da un chirurgo con un’esperienza specifica. Altri farmaci, usati nell’adulto per curare l’ipertiroidismo, negli adolescenti si impiegano raramente per il rischio dimostrato di determinare danni al fegato.
Referenze
RS Brown Disorders of the Thyroid Gland in Infancy, Childhood and Adolescence. https://www.ncbi.nlm.nih.gov/books/NBK279032/
GE Krassas e coll. Diseases of the Thyroid in childhood and adolescence. Karger Basel.
http://emedicine.medscape.com/article/921707-clinical
http://reference.medscape.com/article/922777-clinical
A Monzani e coll. Natural history of subclinical hypothyroidism in children and adolescents and potential effects of replacement therapy: a review. European Journal of Endocrinology (2013) 168 R1–R11.
- 10/07/2018 Problemi alla tiroide: e se fosse colpa del microbiota?
- 07/06/2018 Appare in un programma Tv e un medico che lo sta guardando le diagnostica un cancro alla tiroide
- 23/05/2018 Tiroide: 4 segreti per mantenerla in ottima salute
- 20/12/2017 Tumori e noduli maligni della tiroide, da oggi è più facile riconoscerli